L’insufficienza renale costituisce una condizione clinica di primaria rilevanza nel panorama sanitario, caratterizzata dalla perdita, parziale o totale, della capacità dei reni di assolvere alle proprie funzioni vitali.
Questa compromissione altera l’equilibrio dell’organismo e richiede una gestione clinica tempestiva e differenziata in base alla natura, acuta o cronica, del danno.
Indice dei contenuti
- Cosa s’intende con insufficienza renale?
- Il ruolo fondamentale dei reni
- Distinzione tra forma acuta e cronica
- Insufficienza Renale Acuta (IRA)
- Cause dell’IRA
- Sintomi
- Malattia Renale Cronica (MRC)
- Fattori responsabili della cronicizzazione
- Stadiazione e prognosi (Criteri KDIGO)
- Evoluzione dei sintomi: dalla fase silente all’uremia
- Come si esegue la diagnosi di insufficienza renale cronica?
- 1. Esami del sangue fondamentali
- 2. Analisi delle urine
- 3. Diagnostica per immagini e biopsia
- Complicanze sistemiche e rischio vitale
- Trattamento: terapia conservativa e sostitutiva
- Trattamento dell’insufficienza renale acuta (IRA)
- Trattamento della malattia renale cronica (MRC)
- Terapie sostitutive nello stadio terminale
- Prevenzione e stili di vita
- Domande Frequenti (FAQ)
Cosa s’intende con insufficienza renale?
L’insufficienza renale si definisce come l‘incapacità dei reni di filtrare adeguatamente i prodotti di scarto dal sangue e di regolare l’equilibrio idroelettrolitico.
La gravità della condizione varia da una lieve riduzione funzionale alla compromissione terminale, che richiede terapie sostitutive, come vedremo più avanti nel corso dell’articolo.
Il ruolo fondamentale dei reni
I reni svolgono un ruolo essenziale per il nostro organismo. Essi, infatti, garantiscono il mantenimento dell’equilibrio chimico corporeo attraverso la filtrazione di sostanze tossiche (come la creatinina e l’urea) e la regolazione dei liquidi.
Svolgono inoltre funzioni endocrine essenziali, tra cui la produzione di eritropoietina (EPO) per la sintesi dei globuli rossi e la regolazione della pressione arteriosa.
Ne consegue che un loro malfunzionamento può avere conseguenze molto gravi, anche letali.
Distinzione tra forma acuta e cronica
La classificazione clinica dell’insufficienza renale si fonda su un criterio temporale rigoroso, e divide la condizione in due forme:
- Insufficienza Renale Acuta (IRA): una riduzione della funzione renale che si sviluppa in modo improvviso, spesso nell’arco di poche ore o giorni.
- Malattia Renale Cronica (MRC): una condizione di alterata funzione renale che persiste per più di 3 mesi. A differenza della forma acuta, la MRC è caratterizzata da un danno spesso irreversibile e progressivo.
Come si può notare, abbiamo indicato nelle due forme di insufficienza renale la Malattia Renale Cronica (MRC) e non l’insufficienza renale cronica, per una ragione specifica. La Malattia Renale Cronica (MRC) indica un danno renale persistente per oltre tre mesi – il termine temporale per essere definita “cronica” – mentre l’Insufficienza Renale Cronica (IRC) ne rappresenta la fase più avanzata e pericolosa.
Quindi, quando si parla di IRC si fa riferimento ad uno stadio avanzato e grave di compromissione cronica del funzionamento dei reni, all’interno del più ampio ombrello della MRC.
Insufficienza Renale Acuta (IRA)
L’IRA si manifesta frequentemente come complicanza di patologie gravi preesistenti.
La rapidità dell’insorgenza impedisce all’organismo di compensare l’accumulo di sali e scorie azotate, rendendo essenziale un intervento immediato per prevenire il coinvolgimento di altri organi vitali.
Cause dell’IRA
Le cause dell’insufficienza renale acuta si suddividono in tre macro-categorie, in base alla localizzazione del danno:
- cause pre-renali: derivano da una riduzione dell’apporto ematico ai reni. Le condizioni scatenanti includono disidratazione severa, emorragie, sepsi, insufficienza cardiaca o l’uso di farmaci che riducono il flusso sanguigno renale (come ACE-inibitori o FANS);
- cause renali (intrinseche): comprendono i danni diretti alle strutture anatomiche del rene, tra cui infiammazioni dei filtri renali (glomerulonefrite), dei vasi (vasculiti) o reazioni tossiche a farmaci e mezzi di contrasto radiografici;
- cause post-renali: sono legate a ostruzioni che impediscono il deflusso dell’urina. Tra le principali si annoverano calcolosi urinaria, ipertrofia prostatica o neoplasie pelviche (vescicali o ginecologiche).
Sintomi
La condizione si manifesta attraverso alcuni segnali tipici, come i seguenti:
- ridotta emissione di urina (oliguria);
- nausea;
- vomito;
- stato confusionale;
- sonnolenza;
- segni di disidratazione.
In presenza di questi sintomi, la valutazione medica urgente risulta imprescindibile.
Malattia Renale Cronica (MRC)
Come accennato prima, si parla di insufficienza renale cronica (o MRC) con persistenza per oltre 90 giorni di alterazioni strutturali o funzionali del rene.
In questa fase è fondamentale una diagnosi precoce, poiché la patologia è spesso asintomatica nelle fasi iniziali.
Fattori responsabili della cronicizzazione
La malattia renale cronica è in genere una conseguenza della cronicizzazione di condizioni pre-esistenti che influenzano, in modo diretto o indiretto, il funzionamento dei reni.
Le principali sono le seguenti:
- diabete e ipertensione: sono le condizioni più comuni alla base della MRC, causando rispettivamente la nefropatia diabetica e la nefroangiosclerosi;
- altre patologie: includono il rene policistico (patologia ereditaria), le glomerulonefriti immunologiche, la nefropatia ostruttiva cronica e le pielonefriti.
Stadiazione e prognosi (Criteri KDIGO)
Come segnalato dalla Fondazione Italiana del Rene, l’insufficienza renale cronica si divide in cinque stadi di gravità, che vanno da una condizione di normalità a quella di “Insufficienza Renale Grave o Dialisi”.
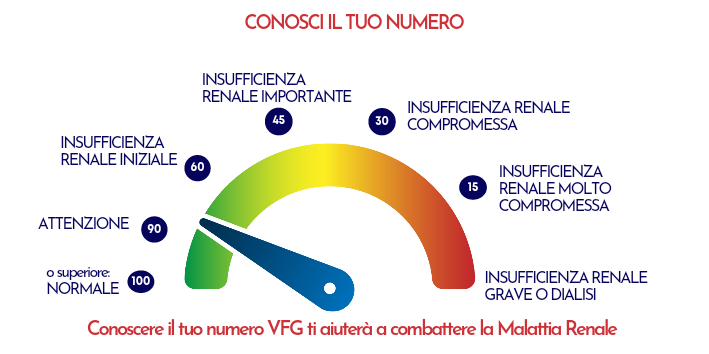
La gravità della MRC non si misura solo tramite la Velocità di Filtrazione Glomerulare (VFG/eGFR), ma anche attraverso l’entità della proteinuria/albuminuria.
Il rischio clinico è determinato dalla combinazione di questi due parametri, attraverso i cosiddetti Criteri KDIGO.
Ecco una tabella riepilogativa:
| Stadio | Descrizione | VFG (ml/min/1,73 m²) |
|---|---|---|
| G1 | Funzione normale o aumentata | ≥ 90 |
| G2 | Lieve compromissione funzionale | 60-89 |
| G3a | Compromissione lieve-moderata | 45-59 |
| G3b | Compromissione moderata-grave | 30-44 |
| G4 | Compromissione grave | 15-29 |
| G5 | Insufficienza terminale | < 15 (o dialisi) |
Lo stadio G3b rappresenta una soglia critica ad alto rischio di complicanze e progressione verso l’insufficienza terminale.
La presenza di elevati livelli di albuminuria (Stadi A2 e A3) aggrava il rischio cardiovascolare e renale in ogni stadio G.
Evoluzione dei sintomi: dalla fase silente all’uremia
Nelle fasi precoci (stadi 1-3), la MRC è definita “misconosciuta”. I reni mantengono una capacità di compenso che maschera il danno, impedendo al paziente di avvertire segnali fisici fino a quando la funzionalità non scende sotto il 25-30%.
Il peggioramento del quadro clinico si manifesta con edemi (accumulo di liquidi), astenia profonda, inappetenza e disturbi del sonno.
Lo stadio terminale della patologia consiste nella sindrome uremica, caratterizzata dall’accumulo di tossine azotate non filtrate che provoca uno stato di intossicazione sistemica caratterizzato da nausea incoercibile, malnutrizione e compromissione neurologica.
Come si esegue la diagnosi di insufficienza renale cronica?
La diagnosi di insufficienza renale viene eseguita principalmente attraverso esami del sangue e delle urine, spesso integrati da test di diagnostica per immagini.
Poiché la patologia è spesso asintomatica nelle fasi iniziali, l’accertamento precoce è fondamentale per rallentarne la progressione.
1. Esami del sangue fondamentali
Il parametro di riferimento per valutare la funzione dei reni è il dosaggio della creatinina nel sangue. La creatinina è un prodotto di scarto derivante dal metabolismo muscolare che viene normalmente rimosso dai reni; pertanto, livelli elevati nel sangue indicano una ridotta capacità di filtrazione.
Dalla concentrazione di creatinina si deriva la Velocità di Filtrazione Glomerulare stimata (VFG o eGFR), un valore che indica quanti millilitri di sangue vengono depurati dai reni ogni minuto. Per calcolare la VFG si utilizzano formule matematiche (come MDRD o CKD-EPI) che tengono conto di variabili quali età, sesso e peso corporeo.
Altri indicatori ematici includono:
- azotemia (urea): il monitoraggio dei livelli di urea nel sangue aiuta a valutare l’accumulo di scorie proteiche;
- elettroliti: viene controllato l’equilibrio di potassio, sodio, calcio e fosforo, che risulta spesso alterato in presenza di danno renale;
- emocromo: serve a verificare l’eventuale presenza di anemia, una complicanza comune dovuta alla ridotta produzione di eritropoietina da parte dei reni malati.
2. Analisi delle urine
L’esame delle urine è essenziale per individuare segni diretti di danno renale, anche quando la funzione di filtrazione appare ancora normale.
I test ricercano in particolare:
- proteinuria e albuminuria: la presenza di proteine o di albumina nelle urine è un indizio di alterazione dei filtri renali (glomeruli);
- ematuria: viene verificata la presenza di tracce di sangue, che possono indicare infezioni, calcoli o infiammazioni;
- valutazione del volume urinario: specialmente nell’insufficienza acuta, si monitora se la produzione di urina diminuisce drasticamente (oliguria) o scompare (anuria).
3. Diagnostica per immagini e biopsia
Per identificare le cause strutturali dell’insufficienza renale, il medico prescrive indagini strumentali che permettono di visualizzare i reni e le vie urinarie, tra cui:
- ecografia renale: è l’esame di primo livello per valutare le dimensioni dei reni, lo spessore del tessuto e l’eventuale presenza di ostruzioni (come calcoli o tumori) o cisti;
- TAC e Risonanza Magnetica: forniscono immagini più dettagliate della struttura renale e dei vasi sanguigni;
- scintigrafia renale: utile per valutare quanto sangue arriva ai reni e come funzionano le diverse parti dell’organo;
- biopsia renale: in casi selezionati, viene prelevato un piccolo frammento di tessuto renale tramite un ago sottile per identificare con precisione la patologia sottostante, come nel caso delle glomerulonefriti.
Complicanze sistemiche e rischio vitale
Come visto, i reni svolgono un ruolo vitale, e un loro malfunzionamento può avere effetti sull’organismo molto gravi, portando, se non si interviene adeguatamente, al decesso.
Le principali complicanze sono:
- sindrome cardio-renale e mortalità competitiva: il rischio cardiovascolare nella MRC è estremamente elevato. Molti pazienti con MRC muoiono per eventi cardiovascolari fatali (infarto, ictus) prima ancora di raggiungere lo stadio terminale (dialisi). La protezione del cuore è pertanto inscindibile dalla cura dei reni;
- anemia e disturbi del metabolismo minerale: la ridotta sintesi di eritropoietina causa anemia cronica. Parallelamente, lo squilibrio tra calcio, fosforo e vitamina D provoca iperparatiroidismo secondario e calcificazioni vascolari, indebolendo la struttura ossea;
- iperkaliemia (Potassio elevato): l’incapacità di eliminare il potassio può indurre aritmie cardiache gravi e arresto cardiaco improvviso, rendendo necessario un monitoraggio elettrolitico rigoroso.
Trattamento: terapia conservativa e sostitutiva
La cura dell’insufficienza renale varia in modo significativo a seconda che si tratti della forma acuta o di quella cronica, ma in entrambi i casi l’obiettivo primario è trattare la causa sottostante per preservare il più possibile la funzionalità dell’organo.
Trattamento dell’insufficienza renale acuta (IRA)
L’insufficienza renale acuta richiede solitamente il ricovero ospedaliero a causa della sua rapidità di evoluzione.
Il percorso terapeutico si articola in diverse fasi:
- identificazione e rimozione della causa: è fondamentale individuare l’evento scatenante (come disidratazione, emorragie, infezioni o ostruzioni urinarie) per eliminarlo;
- gestione del bilancio idrico ed elettrolitico: il medico deve monitorare attentamente l’apporto di liquidi e i livelli di sali minerali nel sangue, in particolare potassio, calcio e sodio, per evitare complicanze cardiache o sistemiche;
- sospensione di farmaci nefrotossici: viene interrotta l’assunzione di medicinali che potrebbero aggravare il danno renale;
- dialisi temporanea: nei casi più gravi, può essere necessario ricorrere temporaneamente alla dialisi per sostituire le funzioni dei reni finché non riprendono a funzionare correttamente.
Trattamento della malattia renale cronica (MRC)
Per la forma cronica non esiste attualmente una cura definitiva; la terapia mira quindi a rallentare la progressione del danno e a prevenire le complicanze.
Le opzioni più comuni sono le seguenti:
- gestione delle patologie di base: il controllo rigoroso della pressione arteriosa e della glicemia (nel caso di diabete) è essenziale per ridurre lo stress sui vasi sanguigni renali. Spesso vengono prescritti farmaci come gli ACE-inibitori o i sartani, che hanno un effetto protettivo sui capillari dei reni;
- Trattamento Dietetico Nutrizionale (TDN): la dieta è considerata parte integrante della cura. Un regime alimentare personalizzato prevede generalmente:
- limitazione delle proteine: soprattutto negli stadi avanzati, ridurre le proteine aiuta a diminuire l’accumulo di scorie nel sangue;
- controllo di sali e minerali: è necessario limitare il sale (sodio), il potassio e il fosforo per evitare ipertensione e danni ossei o cardiaci;
- uso di prodotti aproteici: questi alimenti permettono di mantenere un apporto calorico adeguato senza sovraccaricare i reni di scorie azotate.
- terapia farmacologica delle complicanze: per gestire i disturbi derivanti dal ridotto funzionamento renale, possono essere prescritti:
- eritropoietina e ferro per curare l’anemia;
- chelanti del fosforo e Vitamina D per proteggere la salute delle ossa;
- diuretici per ridurre la ritenzione idrica e il gonfiore (edemi);
- statine per controllare il colesterolo e ridurre il rischio cardiovascolare.
Terapie sostitutive nello stadio terminale
Quando la funzionalità renale scende sotto il 10-15%, si rende necessario un intervento sostitutivo per la sopravvivenza, che comprende tre opzioni:
- dialisi (Emodialisi o Peritoneale): procedimento artificiale che filtra il sangue per rimuovere tossine e liquidi in eccesso.
- trapianto di rene: è considerata l’opzione ottimale, quando possibile, poiché può ripristinare quasi completamente le funzioni renali e migliorare significativamente la qualità della vita;
- terapia conservativa/palliative: in alcuni casi, specialmente in pazienti molto anziani o con altre patologie gravi, si può optare per la gestione dei soli sintomi senza ricorrere alla dialisi.
Prevenzione e stili di vita
Il mantenimento della salute renale si fonda su strategie di prevenzione primaria e secondaria:
- nutrizione e peso: riduzione drastica dell’apporto di sale e mantenimento di un Indice di Massa Corporea (IMC <26 Kg/m²).
- uso dei farmaci: evitare l’abuso di FANS (ibuprofene, ecc.) e farmaci nefrotossici, specie in condizioni di disidratazione;
- attività fisica: esercizio regolare per il controllo metabolico e pressorio;
- abolizione del fumo: essenziale per proteggere la microcircolazione renale e l’intero apparato vascolare.
Si consiglia di rivolgersi al proprio medico o a un nefrologo per individuare il percorso più adatto in base alle proprie condizioni di salute.
Domande Frequenti (FAQ)
L’insufficienza renale acuta è un calo rapido e improvviso della funzione renale, spesso reversibile se trattato tempestivamente. Quella cronica è una condizione lenta e progressiva che persiste per più di tre mesi, portando a una perdita permanente e irreversibile della funzionalità degli organi nel tempo.
Nelle fasi iniziali, entrambe le forme possono essere asintomatiche. Con il peggioramento del danno, possono comparire riduzione della diuresi, gonfiore a gambe e caviglie (edema), stanchezza persistente, nausea, affanno e prurito generalizzato dovuto all’accumulo di scorie nel sangue.
Nei paesi occidentali, le cause principali della forma cronica sono il diabete e l’ipertensione arteriosa. Altri fattori includono malattie ereditarie come il rene policistico, ostruzioni delle vie urinarie (calcoli o tumori), infezioni gravi e l’uso prolungato di farmaci nefrotossici come i FANS.
La diagnosi si effettua tramite semplici esami del sangue per misurare la creatinina e calcolare la velocità di filtrazione glomerulare (VFG). Sono inoltre necessari esami delle urine per rilevare la presenza di proteine o sangue e test di diagnostica per immagini, come l’ecografia renale, per valutare la struttura degli organi.
La forma acuta può spesso guarire completamente se la causa sottostante viene rimossa rapidamente. Per la forma cronica non esiste attualmente una cura definitiva, ma trattamenti mirati, una dieta specifica e il controllo della pressione possono rallentare significativamente la progressione verso lo stadio terminale.
La dieta è fondamentale per ridurre l’accumulo di tossine e scorie azotate nel sangue. Prevede solitamente la riduzione dell’apporto di proteine, sale (sodio), fosforo e potassio, oltre al monitoraggio dei liquidi assunti per prevenire il sovraccarico idrico e l’ipertensione.

